Spis treści
Co to jest hipoechogeniczna policykliczna zmiana?
Hipoechogeniczna policykliczna zmiana to specyficzny obszar w tkankach, który na badaniu USG odznacza się niższą echogenicznością aniżeli otoczenie. Tego rodzaju zmiany często prezentują się jako ciemniejsze plamy na obrazie.
Co więcej, mają zazwyczaj nieregularny, wielokształtny kształt, co jest charakterystyczne dla cechy policyklicznej. W przypadku piersi, hipoechogeniczne zmiany mogą sugerować obecność raka piersi, ale nie każda z nich zwiastuje nowotwór.
Badanie ultrasonograficzne jest niezwykle pomocne w analizie morfologii tych nieprawidłowości, umożliwiając dokładne rozróżnienie ich charakterystyki. W sytuacjach, gdy pojawia się podejrzenie nowotworu, kluczowa staje się szczegółowa analiza obrazu, jego konturów oraz struktury wewnętrznej, co jest niezbędne do dalszej diagnostyki.
Warto również podkreślić, że niektóre łagodne zmiany mogą również wykazywać cechy hipoechogeniczne. Dlatego tak ważne jest, aby brać pod uwagę kontekst kliniczny oraz zlecać dodatkowe badania w razie potrzeby. Takie podejście przyczynia się do postawienia trafnej diagnozy.
Czym są zmiany hipoechogeniczne i co mogą oznaczać?
Zmiany hipoechogeniczne to obszary w tkankach, które na obrazach uzyskanych w badaniach ultradźwiękowych wyglądają na ciemniejsze niż otaczające je struktury. To oznacza, że odbijają mniej fal ultradźwiękowych, co zwiększa ich widoczność. Tego typu zmiany mogą pojawiać się w różnych narządach, takich jak:
- tarczyca,
- wątroba,
- piersi.
Zmiany te mają istotne znaczenie w diagnostyce. W przypadku piersi, takie zmiany mogą sugerować obecność nowotworu, w tym również raka, choć nie zawsze są one złośliwe. Czasem są to jedynie łagodne formacje, takie jak torbiele czy guzy lite. Dlatego przeprowadzenie szczegółowych badań ultrasonograficznych jest niezwykle istotne, aby właściwie ocenić charakterystykę zmiany i jej potencjalne ryzyko. Diagnostyka opiera się na skrupulatnej analizie morfologii oraz konturów tych obszarów, co umożliwia podjęcie właściwych decyzji, jak na przykład wykonanie biopsji.
Warto pamiętać, że zmiany hipoechogeniczne wymagają starannej oceny, by ustalić, czy mają charakter łagodny, czy złośliwy. Systematyczne badania oraz bliska współpraca między lekarzami a pacjentami odgrywają kluczową rolę w skutecznej diagnostyce.
Jakie cechy mają zmiany hipoechogeniczne w obrazowaniu USG?
Zmiany hipoechogeniczne widoczne w badaniach ultrasonograficznych to obszary o niższej echogeniczności w porównaniu do pobliskich tkanek. Takie struktury mogą przybierać różnorodne kształty i rozmiary, a ich charakterystyka ma istotne znaczenie w diagnostyce. Kluczowe elementy to:
- granice tych zmian, które mogą być zarówno regularne, jak i nieregularne,
- zatarté kontury,
- obecność mikrozwapnień w obrębie zmiany,
- typ unaczynienia, który można ocenić za pomocą badania Dopplera.
Oba te czynniki mają fundamentalne znaczenie w określaniu ryzyka nowotworowego. Hipoechogeniczne zmiany występują zarówno w przypadku torbieli, jak i guzów litych. Mimo że wiele z nich ma charakter łagodny, ich cechy wymagają starannego zbadania, zwłaszcza w kontekście pozostałych wyników oraz historii medycznej pacjenta. Takie zmiany mogą świadczyć o potencjalnych nowotworach, zwłaszcza w obszarze piersi, co wymaga szczególnej uwagi i dalszych badań diagnostycznych. Gdy podczas USG lekarz napotyka hipoechogeniczne obszary, zazwyczaj rekomenduje regularne monitorowanie oraz w razie potrzeby wykonanie biopsji dla potwierdzenia diagnozy. Z powodu różnorodności zmian hipoechogenicznych każda z nich powinna być rozpatrywana indywidualnie, co umożliwia podjęcie odpowiednich działań zdrowotnych.
Co oznaczają obszary hipoechogeniczne w obrazie USG?
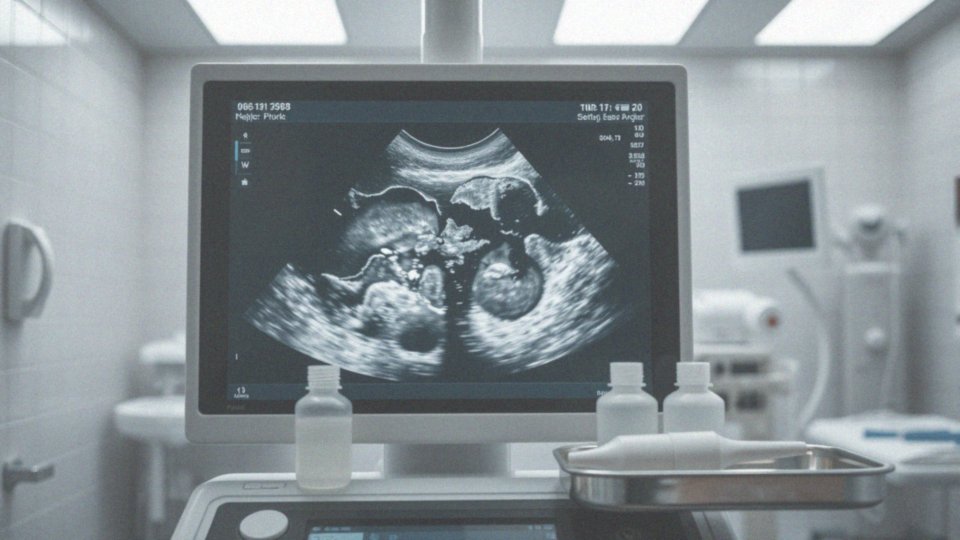
Obszary hipoechogeniczne widoczne w obrazach ultrasonograficznych to obszary w tkankach, które odbijają mniej fal ultradźwiękowych, co sprawia, że wyglądają ciemniej w porównaniu do otaczających je struktur. Tego typu zmiany mogą występować w wielu narządach, takich jak:
- piersi,
- tarczyca,
- wątroba.
Mogą mieć charakter zarówno łagodny, jak torbiele, jak i złośliwy, co jest groźne w przypadku nowotworów. W kontekście gruczołów piersiowych, obszary hipoechogeniczne mogą wskazywać na różne formacje, z których wiele jest całkowicie nieszkodliwych. Mimo to, ich dokładna analiza jest niezbędna, aby właściwie ocenić ryzyko nowotworowe.
W sytuacjach, gdy lekarze mają wątpliwości co do złośliwego charakteru zmiany, często zalecają przeprowadzenie biopsji w celu postawienia jednoznacznej diagnozy. Podczas interpretacji obrazów hipoechogenicznych w diagnostyce ultrasonograficznej należy uwzględnić szereg czynników. Kluczowe stają się:
- kontury zmiany,
- obecność mikrozwapnień,
- unaczynienie.
Informacje te są niezbędne dla określenia charakterystyki zmiany. W przypadku wątroby, obszary hipoechogeniczne mogą sugerować obecność naczyniaków, zmian metastaticznych czy stadiów marskości. Dlatego tak ważne jest, aby prawidłowo interpretować te zmiany w kontekście ogólnym, mając na uwadze wyniki innych badań obrazowych. Takie podejście jest kluczowe dla skutecznego diagnozowania i leczenia pacjentów.
Jak wykrywa się guzek w piersi podczas badania USG?
Wykrywanie guzka w piersi za pomocą badania ultrasonograficznego opiera się na wykorzystaniu fal ultradźwiękowych. Dzięki temu lekarz ma możliwość dokładnego zbadania struktur wewnętrznych tkanki piersi. Podczas badania radiolog przesuwa sondę USG po skórze, co umożliwia uzyskanie obrazu tkanek na monitorze.
Guzek w piersi prezentuje się jako obszar o innej echogeniczności, co oznacza, że jego wygląd różni się od otaczającej tkanki tłuszczowej i gruczołowej. Kluczowe jest ocenienie:
- kształtu guzka,
- jego granic,
- wewnętrznej struktury.
Granice guzka mogą być zarówno ostre, jak i zatarte, a jego struktura może być jednorodna bądź zróżnicowana. Dodatkowo, lekarz analizuje obecność cieni akustycznych oraz korzysta z funkcji dopplerowskiej do oceny unaczynienia zmiany. Każda z tych cech dostarcza cennych informacji o ryzyku złośliwości nowotworowej.
Po identyfikacji guzka, lekarz dokonuje jego pomiarów i szczegółowego opisu charakterystyki, co jest niezbędne do różnicowania zmian łagodnych od podejrzanych o nowotwór. Często spotyka się hipoechogeniczne zmiany, które wymagają dalszej diagnostyki, w tym ewentualnej biopsji, aby postawić pewną diagnozę. Takie podejście pozwala na precyzyjną ocenę stanu zdrowia pacjenta oraz podjęcie odpowiednich działań terapeutycznych.
Jakie są różnice między torbielami a zmianami hipoechogenicznymi?
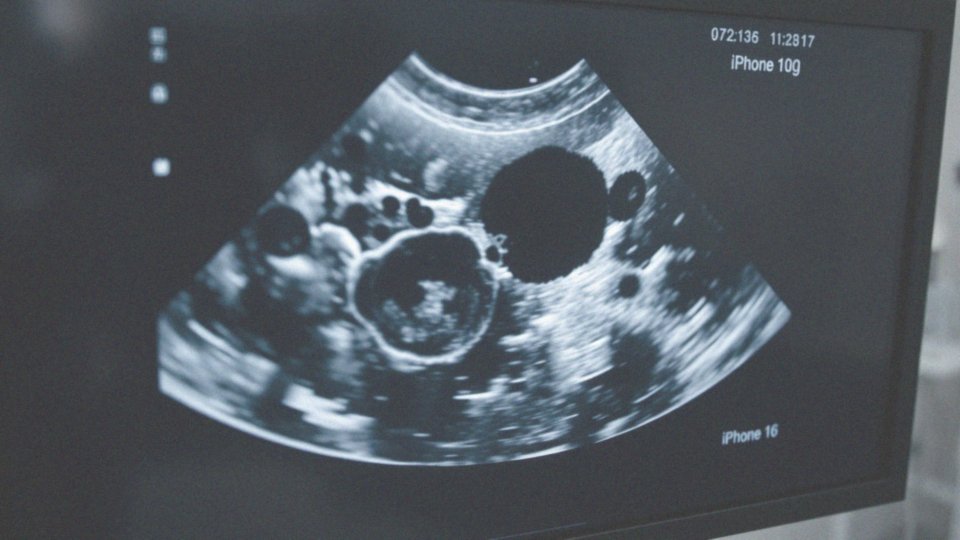
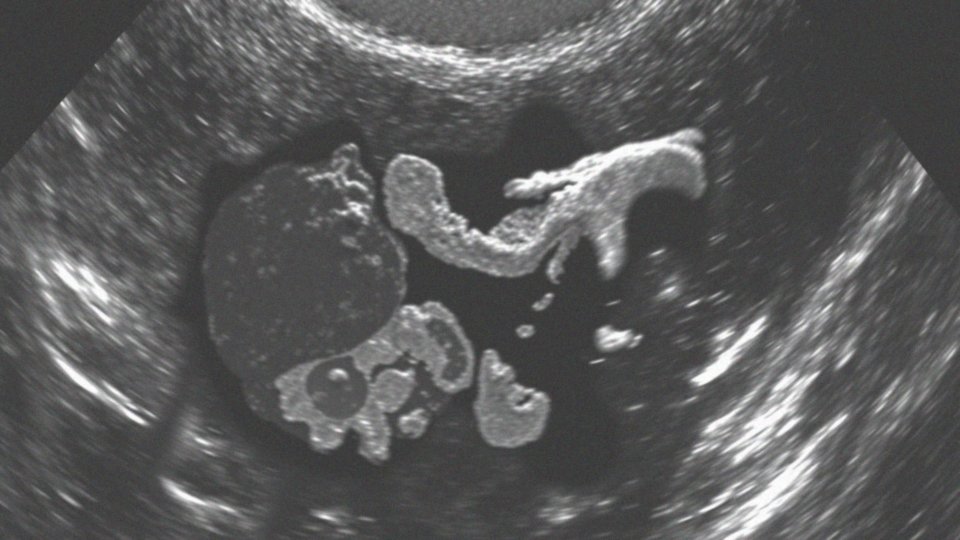
Torbiele i zmiany hipoechogeniczne różnią się głównie swoim składem oraz tym, jak prezentują się podczas badania ultrasonograficznego. Torbiele to struktury wypełnione cieczą, które na obrazach USG przybierają formę okrągłych lub owalnych kształtów. Ich gładkie krawędzie i bezechowa zawartość sprawiają, że w obrazach wyglądają na całkowicie czarne. Dodatkowo, można zauważyć wzmocnienie za tylną ścianą torbieli. W przypadku torbieli w piersiach, zazwyczaj można je uznać za łagodne. Natomiast zmiany hipoechogeniczne są znacznie bardziej złożone. Oprócz torbieli, mogą one obejmować również zmiany lite, mieszane czy inne patologie. Opisuje się je jako obszary o niższym poziomie echogeniczności niż sąsiadujące tkanki, co sprawia, że na obrazach USG wydają się ciemniejsze. Ich obecność nie zawsze oznacza zagrożenie dla zdrowia; mogą być zarówno łagodne, jak i potencjalnie złośliwe.
Oto kluczowe różnice pomiędzy tymi dwoma rodzajami zmian:
- Struktura: Torbiele zawierają płyn, podczas gdy zmiany hipoechogeniczne mogą mieć elementy tkankowe lub być częściowo wypełnione cieczą.
- Echogeniczność: Na USG torbiele są całkowicie bezechowe, natomiast zmiany hipoechogeniczne mogą prezentować różną echogeniczność, co wpływa na ich interpretację przez lekarzy.
- Diagnostyka: Często torbiele wystarczy jedynie monitorować. W przypadku zmian hipoechogenicznych, mogą z kolei być wymagane dalsze badania, takie jak biopsja, aby ocenić ich potencjalną złośliwość.
Zrozumienie tych różnic odgrywa kluczową rolę w skutecznej diagnostyce oraz terapii, co ma bezpośredni wpływ na prognozy i dalsze decyzje dotyczące leczenia.
Jakie są potencjalne diagnozy związane z hipoechogeniczną zmianą?
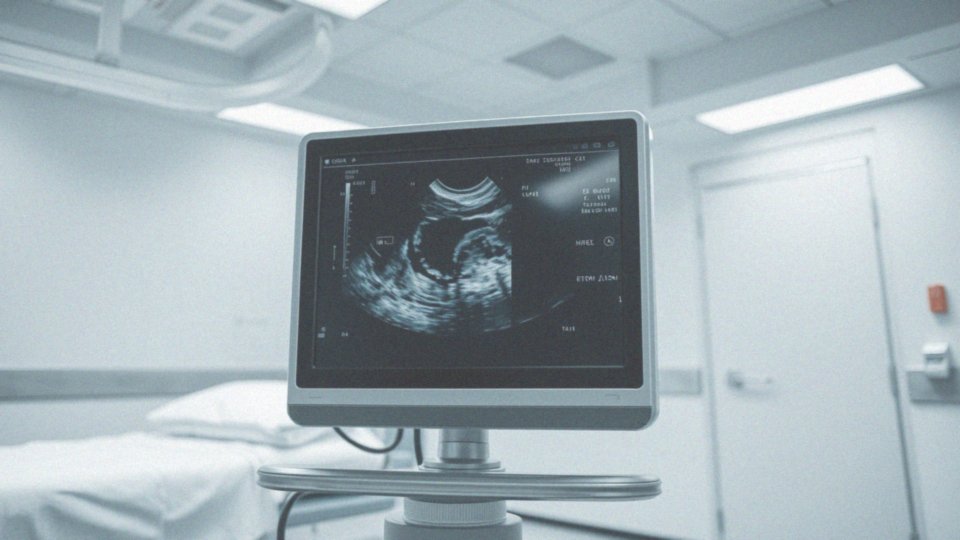
Możliwe diagnozy związane z hipoechogenicznymi zmianami są uzależnione od ich umiejscowienia oraz cech morfologicznych. Na przykład, w przypadku piersi takie zmiany mogą sugerować istnienie:
- prosty lub złożony torbieli,
- włókniakogruczołów,
- mastopatii włóknisto-torbielowatej,
- raka piersi.
Proste torbiele zazwyczaj mają gładkie krawędzie i przezroczystą zawartość, podczas gdy nowotwory charakteryzują się nierównymi konturami oraz intensywniejszym unaczynieniem. W kontekście tarczycy można napotkać:
- guzki koloidowe,
- guzy zapalne,
- łagodne nowotwory,
- postacie raka tarczycy.
Te zmiany również mogą przejawiać hipoechogeniczność. Z kolei wątroba może wykazywać zmiany na skutek obecności:
- naczyniaków,
- torbieli,
- ognisk metastatycznych,
- raka.
Kluczowe jest dokładne analizowanie granic, kształtu i struktury wewnętrznej tych zmian. Lekarze zazwyczaj zalecają przeprowadzenie dodatkowych badań, w tym biopsji, aby precyzyjnie ocenić ryzyko nowotworowe. Takie podejście ma ogromne znaczenie w procesie diagnostycznym, zwłaszcza w kontekście raka piersi, gdzie skrupulatna analiza jest niezwykle istotna.
Jakie badania diagnostyczne są najczęściej stosowane w przypadku zmian hipoechogenicznych?
Gdy zauważalne są zmiany hipoechogeniczne, kluczowe jest przeprowadzenie odpowiednich badań diagnostycznych. Ich celem jest ocena charakterystyki zauważonych zmian oraz oszacowanie potencjalnych zagrożeń z nimi związanych. Badanie USG jest podstawowym narzędziem w tym procesie, umożliwiającym wizualizację struktury zmiany oraz analizę jej cech, takich jak:
- kształt,
- granice,
- obecność mikrozwapnień.
USG jest szczególnie skuteczne w przypadku zmian w piersiach, mogących wskazywać na nowotwory bądź inne nieprawidłowości. Mammografia to kolejne ważne badanie, które dostarcza cennych informacji o stanie gruczołów piersiowych, pomagając zidentyfikować zmiany, które mogą umknąć podczas ultrasonografii. Jeżeli pojawia się podejrzenie nowotworu, konieczna jest biopsja gruboigłowa, dzięki której pobiera się próbkę tkanki do analizy histopatologicznej. Taki krok jest niezbędny, by potwierdzić lub wykluczyć obecność nowotworu, co ma szczególne znaczenie w wątpliwych przypadkach. Czasem potrzebne są także dodatkowe badania obrazowe, takie jak:
- rezonans magnetyczny (MRI),
- tomografia komputerowa (CT).
One również przyczyniają się do głębszego zrozumienia charakteru zmian oraz oceny ich wpływu na otaczające tkanki. W diagnostyce zmian hipoechogenicznych konieczna jest także analiza wyników badań laboratoryjnych oraz współpraca z lekarzami specjalistami, takimi jak onkologowie czy endokrynolodzy. Cały ten proces prowadzi do kompleksowej oceny stanu zdrowia pacjenta.
Co to jest biopsja gruboigłowa i kiedy ją stosuje się w diagnostyce zmian?
Biopsja gruboigłowa (BGI) stanowi istotne narzędzie diagnostyczne, szczególnie w sytuacjach, gdy zachodzi podejrzenie obecności nowotworów. Proces ten polega na pobraniu fragmentu tkanki za pomocą igły o większej średnicy, co umożliwia precyzyjne badanie histopatologiczne. Taka metoda pozwala lekarzom na rozróżnianie zmian łagodnych od tych złośliwych, co ma duże znaczenie w diagnostyce nowotworów, takich jak rak piersi.
Biopsję gruboigłową wykonuje się zazwyczaj, gdy w obrębie:
- piersi,
- tarczycy,
- węzłów chłonnych,
- czy innych organów zauważono niepokojące zmiany.
Jest to szczególnie istotne w przypadkach, które manifestują cechy charakterystyczne dla nowotworów. Na przykład, podczas przeprowadzania ultrasonografii piersi, wykrycie obszarów hipoechogenicznych może rodzić podejrzenie o złośliwości. Uzyskany materiał z biopsji jest kluczowy dla analizy – umożliwia patologom postawienie precyzyjnej diagnozy na podstawie wyników. W przypadku węzłów chłonnych, taka procedura umożliwia także oszacowanie ich roli w procesie nowotworowym.
Systematyczne monitorowanie pacjentów z hipoechogenicznymi zmianami oraz dokonywanie biopsji w miarę potrzeby to fundamenty skutecznej diagnostyki nowotworowej.
Jak wyglądają wyniki badania mammograficznego w kontekście hipoechogenicznych zmian?
Wyniki mammografii mogą wskazywać na hipoechogeniczne zmiany w piersiach, które mogą sugerować różne nieprawidłowości. Obie metody diagnostyczne, mammografia i ultrasonografia (USG), odgrywają kluczową rolę w ocenie stanu zdrowia pacjentek, oferując istotne informacje. Mammografia jest szczególnie skuteczna w identyfikacji mikrozwapnień, będących wczesnym sygnałem raka piersi, oraz zagęszczeń tkanki, które czasami mogą zostać pominięte podczas USG.
W sytuacji, gdy mammografia daje wynik negatywny, ale USG ujawnia hipoechogeniczną zmianę, niezbędne jest podjęcie dalszych kroków, często w formie biopsji. Ważne jest, aby pamiętać, że hipoechogeniczne zmiany mogą być zarówno łagodne, jak i złośliwe, dlatego ich morfologia, kształt i echogeniczność powinny być dokładnie analizowane.
Interpretacja każdej zmiany powinna uwzględniać wcześniejsze wyniki mammografii, a decyzje diagnostyczne powinny być podejmowane przez zespół lekarzy różnych specjalizacji, co zapewnia kompleksową ocenę obrazów. W tym kontekście, skala BIRADS jest nieoceniona, umożliwiając klasyfikację zmian na podstawie ich cech oraz oceny ryzyka nowotworowego.
Staranna analiza wyników obu badań pozwala radiologowi lepiej zrozumieć stan zdrowia pacjentki, co w rezultacie ułatwia podejmowanie decyzji dotyczących dalszej diagnostyki i leczenia. Regularne monitorowanie pacjentek z hipoechogenicznymi zmianami jest kluczowe dla wczesnego wykrywania i skutecznego leczenia nowotworów piersi.
Jaką rolę odgrywa skala BIRADS w ocenie zmian w piersiach?
Skala BIRADS, czyli Breast Imaging Reporting and Data System, jest istotnym narzędziem w ocenie nieprawidłowości w piersiach. Pozwala nie tylko na określenie ich charakterystyki, ale również na oszacowanie ryzyka złośliwości. System ten klasyfikuje zmiany w sześciu kategoriach, od 0 do 6, co znacznie ułatwia proces diagnozowania oraz planowanie dalszego postępowania.
Na przykład:
- wynik w kategorii BIRADS 1 wskazuje na brak nieprawidłowości,
- kategorie 4 i 5 sugerują wysokie ryzyko nowotworu, co z kolei wymaga natychmiastowej biopsji.
W kontekście badań obrazowych, takich jak mammografia czy ultrasonografia, skala BIRADS wspomaga lekarzy w interpretacji wyników. Pomaga także w identyfikacji potencjalnych zagrożeń związanych z wykrytymi zmianami. Kategoria 0 oznacza konieczność przeprowadzenia dodatkowych badań w celu uzyskania pełniejszego obrazu zdrowotnego pacjentki. Dodatkowo, system ten ułatwia komunikację między pacjentkami a lekarzami, co pozwala na podejmowanie świadomych decyzji dotyczących dalszej diagnostyki.
Gdy podczas USG wykryte zostaną niepokojące zmiany, przypisanie odpowiedniej kategorii BIRADS jest kluczowe dla scharakteryzowania ich patologii. Ostateczna diagnoza oraz plan leczenia często wymagają wyników histopatologicznych po biopsji, szczególnie w przypadku podejrzenia raka piersi. Korzystając z właściwej skali BIRADS, lekarze mają lepsze narzędzie do zarządzania diagnostyką i terapią pacjentek z problemami w piersiach. Regularne kontrole oraz odpowiednie badania mają fundamentalne znaczenie dla wczesnego wykrywania i efektywnego leczenia nowotworów piersi.
Jakie są możliwości dalszej diagnostyki po stwierdzeniu zmian w usg?
Kiedy w badaniu USG zauważone zostaną zmiany, dalsze kroki diagnostyczne zależą od ich charakterystyki oraz klasyfikacji według skali BIRADS.
W przypadku zmian łagodnych, lekarze często decydują się na ich stałą obserwację. Jednak kobiety powyżej 40. roku życia powinny wykonać mammografię, która dostarcza cennych informacji o stanie ich piersi. Gdy istnieje podejrzenie nowotworu, konieczne staje się przeprowadzenie biopsji, która może być realizowana w formie:
- gruboigłowej, umożliwiającej uzyskanie większej próbki tkanki do gruntownej analizy histopatologicznej, co pozwala na precyzyjne określenie charakteru zmiany,
- cienkoigłowej, zazwyczaj wykonywanej w przypadku większych zmian, które budzą wątpliwości.
W rzadkich momentach, gdy diagnoza pozostaje niejasna, zaleca się wykonanie rezonansu magnetycznego (MRI) piersi, co jest szczególnie korzystne dla pacjentek o podwyższonym ryzyku wystąpienia nowotworu piersi. Ostatecznym etapem w procesie diagnostycznym może być konsultacja onkologiczna. W trakcie tej wizyty omawiane są dalsze działania oraz ewentualne terapie w przypadku diagnozy o złośliwym charakterze. Współdziałanie z zespołem specjalistów i regularne kontrole są niezbędne dla skutecznego zarządzania zdrowiem piersi.
Jakie są potencjalne skutki leczenia raka piersi w przypadku zmian hipoechogenicznych?
Leczenie raka piersi, szczególnie w przypadku zmian hipoechogenicznych, może przynieść szereg różnorodnych skutków. Zmiany te są zależne od wielu aspektów, takich jak:
- stopień zaawansowania choroby,
- typ histologiczny,
- wybrane metody terapeutyczne.
Wśród dostępnych opcji można wymienić:
- chirurgię,
- radioterapię,
- chemioterapię,
- hormonoterapię,
- nowoczesne terapie celowane.
Właściwy wybór strategii leczenia jest niezwykle ważny, gdyż może prowadzić do całkowitego wyleczenia lub długotrwałej remisji. Niemniej jednak, każda forma terapii wiąże się z ryzykiem wystąpienia działań niepożądanych. Często pacjentki doświadczają:
- zmęczenia,
- nudności,
- wypadania włosów,
- obrzęku limfatycznego.
U osób leczonych chemioterapią lub radioterapią mogą się dodatkowo pojawić:
- zmiany skórne,
- zakłócenia hormonalne.
W bardzo rzadkich sytuacjach wystąpić mogą także:
- uszkodzenia serca,
- uszkodzenia płuc.
To właśnie dlatego szczegółowe monitorowanie zdrowia pacjentek jest kluczowe w trakcie leczenia. Pozwala to na szybką identyfikację skutków ubocznych oraz dostosowanie terapii do indywidualnych potrzeb. Jak pokazują dane z Krajowego Rejestru Nowotworów, rak piersi to najpowszechniejszy nowotwór wśród dorosłych kobiet, co jak najbardziej podkreśla konieczność skutecznego podejścia w leczeniu oraz wczesnej diagnostyki. Ważne jest, aby każda pacjentka była odpowiednio poinformowana o potencjalnych skutkach leczenia oraz miała zapewnioną wszechstronną opiekę, co pomoże zminimalizować negatywne efekty terapii.